Tabla de Contenidos
Comprensión de las Crisis Hipertensivas y Alteraciones Neurológicas
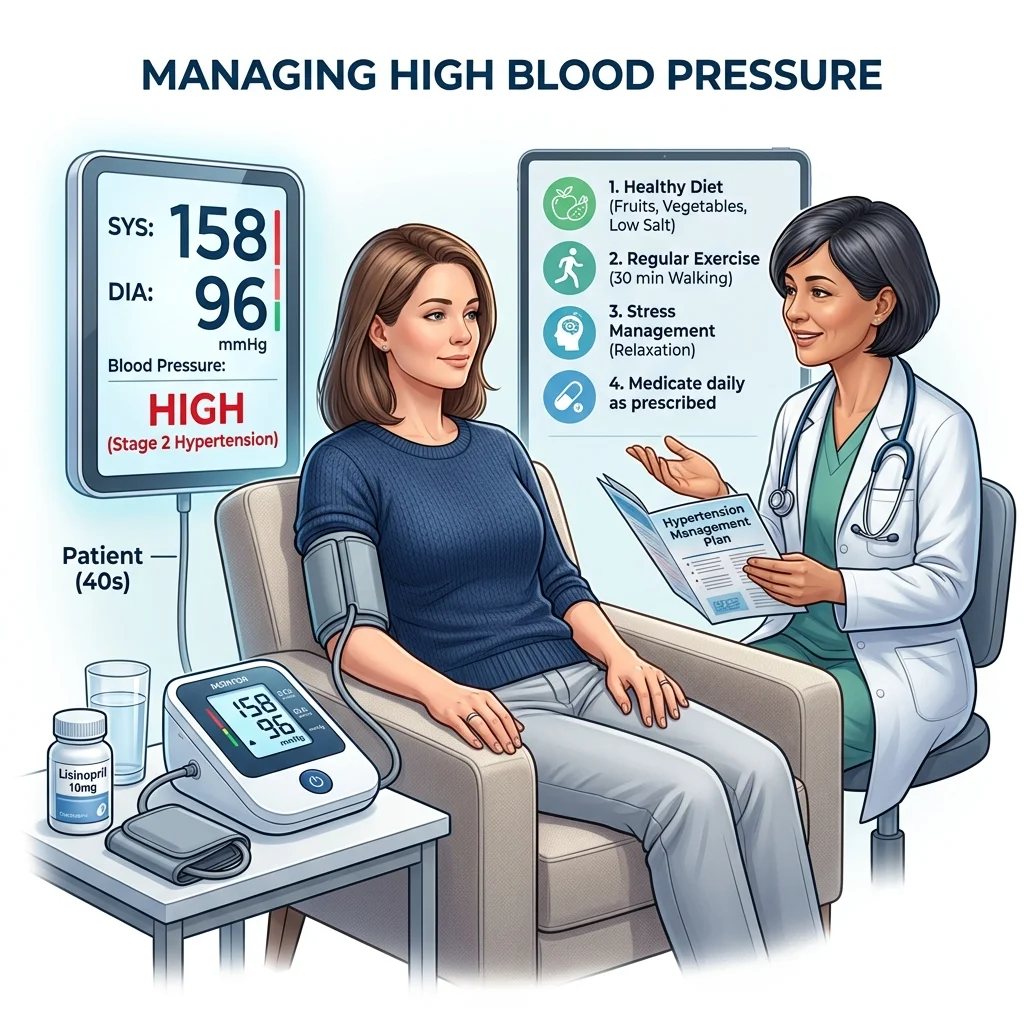
La presión arterial alta grave es una de las condiciones más críticas que se encuentran en la atención de emergencia. Puede degradar silenciosamente las redes cardiovasculares y causar una tensión sistémica significativa. Cuando un paciente experimenta una elevación aguda de la presión arterial—típicamente definida como una lectura sistólica superior a 180 mmHg o una lectura diastólica superior a 120 mmHg—la condición entra en el espectro de una crisis hipertensiva.
Este estado crítico exige una evaluación médica pronta para distinguir entre dos vías clínicas distintas: la urgencia hipertensiva y la emergencia hipertensiva. El diferenciador principal radica en la presencia o ausencia de daño agudo a los órganos diana.
Cuando la hipertensión grave se presenta junto con síntomas neurológicos agudos, como mareos debilitantes, un dolor de cabeza pulsátil, visión borrosa o cambios cognitivos, la sospecha clínica de alteración de los órganos diana aumenta drásticamente. Esta guía exhaustiva describe la fisiopatología de estos síntomas, identifica los riesgos asociados y proporciona un protocolo de emergencia sistemático para la reducción estabilizada.
Además, a medida que las clínicas modernas continúan evolucionando, las tecnologías avanzadas de atención médica desempeñan un papel fundamental. Para obtener más contexto sobre la transformación digital de la gestión de pacientes, consulte nuestro artículo detallado sobre El papel de la Inteligencia Artificial en el Cuidado de la Salud Moderno.
La Fisiopatología de los Mareos Inducidos por Hipertensión
Para manejar eficazmente un episodio hipertensivo agudo, es esencial comprender por qué la presión sistémica elevada causa mareos daninos y alteraciones visuales. La circulación cerebral se basa en un mecanismo altamente regulado conocido como autorregulación cerebral.
Autorregulación Cerebral y Presión de Perfusión
En condiciones fisiológicas normales, la autorregulación cerebral mantiene un flujo sanguíneo constante al cerebro a lo largo de un amplio rango de presiones arteriales medias (PAM), típicamente entre 60 mmHg y 150 mmHg. Esta estabilización protege los delicados tejidos neurales tanto de la isquemia (bajo flujo) como del edema (alto flujo).
Pico de Presión Sistémica (>180 mmHg)
│
▼
Fallo de la Autorregulación Cerebral
│
▼
Hiperperfusión Transitoria / Edema Cerebral
│
▼
Alteración Vestibular y Neurológica (Mareos y Cefalea)
Cuando la presión arterial sistémica supera el límite superior de la autorregulación, la microvasculatura cerebral ya no dapat constreñirse de manera efectiva para proteger los lechos capilares. Esto resulta en hiperperfusión transitoria y desequilibrios de presión hidrostática. La fuerza aumentada dentro de los capilares cerebrales puede causar cambios sutiles de fluidos y fugas microvasculares, irritando las vías vestibulares y resultando en mareos agudos y debilitantes.
Vulnerabilidad Vestibulococlear
El oído interno y las vías vestibulares centrales son altamente sensibles a los cambios microvasculares. Debido a que la arteria laberíntica no tiene una circulación colateral significativa, cualquier alteración repentina en la presión de perfusión afecta directamente al sistema vestibular. Un aumento repentino de la presión puede alterar la dinámica de los fluidos del oído interno, causando mareos continuos, desorientación espacial y náuseas.
Estrés por Cizallamiento Microvascular
La fuerza mecánica continua del flujo sanguíneo altamente presurizado ejerce un estrés por cizallamiento significativo sobre las células endoteliales que recubren la circulación cerebral. Con el tiempo, o incluso durante picos agudos, este estrés altera la barrera hematoencefálica. La irritación neurovascular menor resultante explica aún más la coexistencia de dolor de cabeza y mareos. En estas fases críticas, el monitoreo microvascular y la estabilización temprana previenen resultados catastróficos como hemorragias intracraneales o ataques isquémicos transitorios.
Distinción entre Urgencia y Emergencia Hipertensiva
El triaje efectivo es la piedra angular del manejo de la hipertensión de emergencia. Los médicos deben distinguir rápidamente entre estos dos estados para evitar tratamientos inapropiados que puedan empeorar la perfusión cerebral.
Urgencia Hipertensiva
- Presentación Clínica: Lecturas de presión arterial superiores a 180/120 mmHg sin evidencia de daño agudo a órganos diana.
- Perfil de Síntomas: Dolor de cabeza leve, ansiedad moderada o mareos transitorios sin déficits neurológicos.
- Objetivo del Manejo: Reducción gradual de la presión arterial en un lapso de 24 a 48 horas utilizando agentes orales. La reducción rápida y agresiva está contraindicada porque puede causar isquemia cerebral.
Emergencia Hipertensiva
- Presentación Clínica: Presión arterial superior a 180/120 mmHg con signos claros de daño agudo a órganos diana (p. ej., encefalopatía, accidente cerebrovascular, síndrome coronario agudo, disección aórtica).
- Perfil de Síntomas: Mareos intensos, alteraciones visuales, confusión, dolor en el pecho o signos neurológicos focales.
- Objetivo del Manejo: Reducción controlada y gradual de la presión arterial media en no más del 20% al 25% dentro de la primera hora utilizando medicamentos intravenosos.
Errores Comunes de Diagnóstico
Un error común en el triaje es equiparar una presión arterial extremadamente alta con una emergencia hipertensiva, independientemente de la presentación clínica. Es esencial recordar que incluso si la presión arterial supera los 200/130 mmHg, la ausencia de lesión orgánica progresiva clasifica la afección como una urgencia. La intervención agresiva en estos pacientes a menudo conduce a la hipoperfusión, lo que aumenta el riesgo de accidente cerebrovascular isquémico agudo o infarto de miocardio. Por el contrario, si un paciente presenta una lectura sistólica de 175 mmHg pero tiene signos de hemorragia intracraneal, se trata como una emergencia médica grave.
Protocolo Clínico de Emergencia Paso a Paso
Cuando se identifican mareos intensos junto con una presión arterial elevada, el paciente requiere una evaluación inmediata y sistemática. Siga este protocolo paso a paso para estabilizar la condición del paciente.
Fase 1: Posicionamiento del Paciente y Estabilización Inmediata
- Optimizar la Postura: Coloque al paciente en una posición cómoda de semi-Fowler (cabeza elevada de 30 a 45 grados). Esta posición reduce la presión intracraneal y disminuye el riesgo de aspiración si el paciente siente náuseas debido a los mareos.
- Minimizar los Estímulos Ambientales: Reduzca la iluminación, mantenga la habitación en silencio y limite las interacciones. El estrés y la sobrecarga sensorial pueden estimular el sistema nervioso simpático, aumentando aún más la presión arterial.
- Establecer Acceso Intravenoso: Inserte una cánula periférica de gran calibre para permitir la administración de medicamentos y el monitoreo del equilibrio de fluidos.
Fase 2: Evaluación Diagnóstica Rápida
- Monitoreo de Signos Vitales: Mida la presión arterial cada 5 minutos utilizando un monitor validado y no invasivo. Tome lecturas iniciales en ambos brazos para excluir la disección aórtica.
- Evaluación Neurológica: Verifique los reflejos pupilares, los campos visuales y realice una evaluación enfocada de los nervios craneales para descartar déficits focales.
- Electrocardiograma (ECG): Obtenga un ECG de 12 derivaciones para detectar posible isquemia miocárdica o tensión ventricular.
+------------------------------------------------------------------+
| Diagrama de Flujo de Estabilización de Emergencia |
+------------------------------------------------------------------+
| 1. Posicionamiento Semi-Fowler (elevación de 30° - 45°) |
| 2. Entorno de Bajo Estímulo (Iluminación tenue, habitación quiet)|
| 3. Monitoreo Continuo de PA y Pulso a intervalos de 5 minutos |
| 4. Evaluación Neurológica y ECG de 12 derivaciones |
+------------------------------------------------------------------+
Intervenciones Farmacológicas y Objetivos Terapéuticos
El objetivo principal del tratamiento en una emergencia hipertensiva es reducir la presión arterial de manera segura sin comprometer la perfusión a los órganos vitales.
Objetivos Terapéuticos
- Hora 1: Reducir la presión arterial media en no más del 20% al 25% con respecto al valor inicial.
- Horas 2–6: Apuntar a una lectura de presión arterial de 160/100 a 110 mmHg.
- Horas 24–48: Devolver gradualmente la presión arterial del paciente a su nivel basal normal utilizando agentes orales a largo plazo.
| Fase de Tratamiento | Rango de Presión Arterial Objetivo | Ventana de Tiempo | Vía de Administración |
|---|---|---|---|
| Fase 1: Inicial | Reducción de la PAM ≤20% | 0 a 60 Minutos | Intravenosa (IV) |
| Fase 2: Secundaria | 160/100 – 160/110 mmHg | 1 a 6 Horas | IV / Transición a Oral |
| Fase 3: Final | Nivel de referencia normal | 24 a 48 Horas | Mantenimiento Oral |
Medicamentos Recomendados
- Labetalol: Un antagonista dual de los receptores adrenérgicos alfa y beta. Reduce la resistencia vascular sistémica mientras mantiene el flujo sanguíneo cerebral, renal y coronario.
- Nicardipino: Un bloqueador de los canales de calcio de dihidropiridina de acción corta. Proporciona una reducción precisa y titulada de la resistencia periférica total y tiene un bajo riesgo de causar taquicardia refleja.
- Nitroprusiato: Un potente vasodilatador directo. Debe reservarse para casos en los que otros medicamentos sean ineficaces o estén contraindicados, ya que requiere un monitoreo continuo de la línea arterial.
Consideraciones Avanzadas de Tratamiento: Manejo del Vértigo Postural
Cuando los mareos intensos persisten después de que la presión arterial se ha estabilizado, el paciente puede tener vértigo postural persistente o irritabilidad vestibular central. Esta disfunción residual requiere atención especializada.
Estabilización Postural y Tranquilización
La sensación física de vértigo puede causar ansiedad, lo que desencadena una mayor activación del sistema nervioso simpático y crea un ciclo de retroalimentación que eleva la presión arterial. Aborde este problema directamente con tratamientos específicos.
- Proporcione tranquilidad para reducir la ansiedad.
- Indique al paciente que mantenga la mirada fija en un objeto estable para ayudar a suprimir los síntomas vestibulares.
- Administre agentes contra el vértigo, como meclizina o benzodiacepinas en dosis bajas, si los mareos impiden el movimiento seguro o causan náuseas persistentes.
Monitoreo a Largo Plazo y Estrategias de Prevención
Una vez que el episodio agudo se ha resuelto, el paciente requiere un plan de atención a largo plazo para prevenir recurrencias y controlar las condiciones subyacentes.
Evaluación Integral de Riesgos
- Seguimiento Ambulatorio: Programe una visita de seguimiento con un médico de atención primaria dentro de los 7 días posteriores al alta.
- Autocontrol de Rutina: Enseñe al paciente cómo medir su presión arterial con precisión en casa utilizando un monitor automático para el brazo superior. Haga que registren las lecturas dos veces al día.
- Modificaciones del Estilo de Vida: Trabaje con el paciente para implementar cambios dietéticos prácticos (p. ej., reducir la ingesta de sodio a menos de 1,500 mg por día), establecer una rutina regular de ejercicio aeróbico y enseñarles técnicas efectivas de reducción del estrés.
Desafíos Terapéuticos en la Hipertensión Refractaria
Algunos pacientes no responden adecuadamente a los regímenes estándar. En casos de hipertensión refractaria, donde la presión arterial permanece elevada a pesar de los regímenes de múltiples fármacos, es necesario evaluar las causas secundarias. Se deben investigar problemas subyacentes como la estenosis de la arteria renal, el feocromocitoma o el hiperaldosteronismo. El cribado diagnóstico debe incluir ecografía renal, paneles metabólicos y ensayos hormonales. Establecer un ciclo continuo de atención y optimizar la farmacoterapia son pasos vitales para romper el ciclo de episodios agudos.
Resumen de Recomendaciones
- Priorizar la Reducción Controlada: Evite tratamientos agresivos que bajen la presión arterial demasiado rápido. Las reducciones rápidas pueden provocar hipoperfusión cerebral y empeorar los síntomas de mareo.
- Utilizar un Triaje Diagnóstico Claro: Diferencie entre el estado de urgencia y el de emergencia de inmediato según la presencia de daño agudo a los órganos diana.
- Seguir un Enfoque Paso a Paso: Use la posición de semi-Fowler y cree un entorno de bajo estímulo para ayudar a estabilizar al paciente de forma natural.
- Hacer la Transición con Cuidado: Pase de medicamentos intravenosos de acción rápida a terapias orales a largo plazo en un lapso de 24 a 48 horas para mantener estable el sistema cardiovascular.